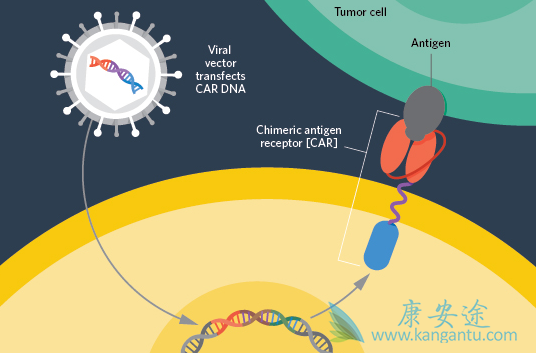
目前已经批准的两款CAR-T细胞治疗方法都只被批准用于血液肿瘤的治疗,这与这两款CAR-T疗法的靶点有一定的关系。CAR-T细胞治疗目前在实体瘤的进展,与血液肿瘤相比则要缓慢许多,究其原因一方面是实体瘤与血液肿瘤本身具有很大差异,另一方面,CAR-T对于实体瘤癌细胞的更加精准的识别还是一大难题。

靶点决定适应症方向。在适应症方面,经过验证,CAR-T细胞免疫疗法在治疗血液肿瘤方面已经有了突破性进展,显示出良好的靶向性、杀伤性和持久性。诺华和Kite Pharma获批的两款CAR-T产品也都适用于血液肿瘤,分别适用于急性淋巴细胞白血病和B细胞淋巴瘤,且仍在向其他血液肿瘤扩展,如滤泡性淋巴瘤、套细胞瘤、多发性骨髓瘤等。CAR-T在实体瘤应用方面,目前进展相对缓慢。统计显示,全球范围内75%左右的在研CAR-T临床试验项目主要用于白血病、淋巴瘤等血液肿瘤,仅有小部分在研CAR-T项目是针对肝癌、肺癌等实体肿瘤。
虽然CAR-T等细胞免疫疗法给病患者带来巨大生存希望,但也蕴含一定风险。CAR-T治疗可能会存在神经毒性、脱靶效应等毒副作用。专家认为,除疗效外,对CAT-T毒副作用的预防和处理成为决定该技术能否上市的关键因素。同时,不同于传统的药物,CAR-T技术因其特殊的性质,如何进行监管也成为一个难点。据CDE有关人士介绍:CAR-T细胞产品属于“活”的细胞药物,且不能耐受病毒灭活/终端灭菌处理,产品本身具有高度的“个性化”和“异质性”,生产工艺与质量控制具有较强的“复杂性”和“特殊性”。目前已受理的申报项目中,很多企业的申报资料在完整性、规范性、溯源性及质量体系和风险控制要求等方面仍然存在较多缺陷。








请简单描述您的疾病情况,我们会有专业的医学博士免费为您解答问题(24小时内进行电话回访)